GASOMETRÍA
GASOMETRÍA
La
gasometría es una prueba en la cual se realiza un toma de muestra sanguínea y
gracias a ella nos permite medir valores de oxigenación, ventilación y acido
base en un individuo.
La
gasometría se realiza de una toma de muestra de sangre arterial, sin embargo, también
se puede realizar en sangre venosa periférica o sangre
venosa mezclada. hidrógeno (pH), presión parcial de oxígeno (PaO2 ), presión
parcial de dióxido de carbono (PaCO2 ) y saturación arterial de oxígeno (SaO2
). Además, con el respaldo tecnológico apropiado, se puede medir la
concentración de carboxihemoglobina (COHb) y metahemoglobina (MetHb).
Algunos
gasómetros miden también electrolitos séricos, lactato, glucosa, entre otros
aniones y ácidos débiles.
La
gasometría arterial es una de las técnicas más frecuentemente utilizadas por el
personal de enfermería en unidades como neumología, cuidados intensivos y
urgencias. Es un procedimiento doloroso pero completamente necesario para
conocer parámetros como la oxigenación, ventilación y el estado ácido base.
Primeramente es importante saber que los pacientes que acuden a las unidades
donde más se realiza la técnica de la gasometría arterial suelen presentar
debilidad del pulso arterial, rigidez vascular que dificulta una técnica ya de
por si dolorosa (son necesario varios intentos para conseguir la muestra
arterial).
En
segundo lugar hay que tener en cuenta el miedo de los pacientes asociado a
determinadas técnicas de enfermería y más aun la gasometría arterial (que es
dolorosa) Este miedo puede producir ansiedad y estrés y a su vez puede alterar
el umbral sensoperceptivo.
La
punción arterial para la realización de la gasometría arterial está descrita
como el procedimiento de laboratorio más doloroso experimentado por los
pacientes. El dolor experimentado durante dicha punción se toma como una
principal fuente de error en la interpretación de la gasometría arterial ya que
el miedo y el dolor producen hiperventilación, por consiguiente una disminución
del dióxido de carbono y aumento del oxígeno en la sangre.
La
gasometría arterial es el estándar de oro para diagnosticar anormalidades en el
intercambio gaseoso y del equilibrio ácido-base. La GA es de utilidad en la
evaluación de pacientes críticamente enfermos o pacientes estables con
enfermedades respiratorias crónicas.
La
gasometría arterial también ayuda en el seguimiento de pacientes que han
recibido intervenciones de diversas índoles, farmacológicas y no farmacológicas, para
conocer el efecto de las mismas. Algunas contraindicaciones para realizar una gasometría
arterial incluyen:
ü prueba modificada de Allen negativa; es decir, ausencia
de circulación colateral.
ü lesión o proceso infeccioso en el sitio de punción.
ü ausencia de pulso en la zona donde se planea llevar a
cabo la punción arterial.
ü presencia de fístula arteriovenosa (tratamiento con
hemodiálisis) en el sitio considerado para la punción.
ü coagulo Patía o anticoagulación con dosis
medias-altas.
Zona de punción.
Es
necesario puncionar una arteria por lo que debe tenerse en cuenta la
accesibilidad del vaso y el tipo de tejido ante el cual nos encontramos. Es necesario
también tener en cuenta la posibilidad de puncionar una vena de manera
accidental, por lo tanto es preferible elegir arterias que no tengan cerca
venas importantes. Por ello, la arteria de elección es la arteria radial,
situada en el túnel carpiano o la arteria cubital. Si la circulación colateral
es insuficiente, es decir, que tras la realización de la prueba de Allen el
tiempo de retorno de la circulación es superior a 15 segundos, pasaríamos a
puncionar la arteria humeral en la fosa ante cubital, inmediatamente por dentro
del tendón del bíceps. Como última opción se puncionará la arteria femoral ya
que por debajo del ligamento inguinal no existe circulación colateral adecuada.
Si
la arteria que puncionemos es la arteria radial o cubital, se debe flexionar la
muñeca dorsalmente unos 30º, con la ayuda de una toalla pequeña o un paño
enrollado. Si por el contrario la arteria que se puncionará es la humeral, se
deberá rotar la muñeca del paciente hacia fuera, colocando ahora una toalla
enrollada bajo el codo del paciente hiperextendiéndolo. Por último, si se va a
puncionar la arteria femoral, se debe girar ligeramente la pierna hacia fuera y
elegir el punto próximo al pliegue inguinal, aproximadamente 2 centímetros por
debajo del ligamento inguinal.
Material
ü Impreso de petición de gasometría
ü Batea
ü Contenedor de material punzante
ü Guantes estériles
ü Gasas estériles
ü Solución antiséptica
ü Jeringa de insulina
ü Anestesia local (no vasoconstrictora)
ü Jeringa de gasometría
ü Pinza de compresión
Instrucciones
para el paciente previo a la toma de la muestra
1.
El paciente debe
evitar realizar ejercicio intenso antes del procedimiento.
2.
El paciente debe
evitar fumar al menos 2 horas antes de la prueba.
3.
No se requiere
de ayuno para la toma de la muestra.
4.
No debe
suspender medicación de base.
5.
El paciente debe
estar hemodinámicamente estable.
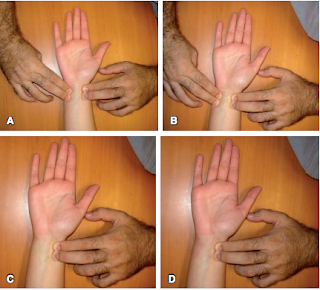
Maniobra
de Allen. Panel A: inicia la compresión de las arterias radial y cubital. Panel
B: cambio en coloración (palidez) derivado de la oclusión. Panel C: retiro de
la compresión en arteria cubital manteniendo oclusión de arteria radial. Panel
D: retorno de la coloración normal en el sitio de irrigación de la arteria
cubital, prueba positiva para circulación colateral.
Procedimiento
1.
Comprobar en la
historia clínica si el paciente tiene alguna alergia o tiene pautados
anticoagulantes.
2.
Lavado de manos.
3.
Preparación del
material.
4.
Preservar la
intimidad.
5.
Preguntarle su
nombre para verificar su identidad.
6.
Seleccionar la
arteria para puncionar.
7.
Palpar la
arteria elegida con los dedos índice y medio.
8.
Realizar la
prueba de Allen si la arteria elegida es la radial.
9.
Limpiar la zona
con solución antiséptica.
10. Dejar secar.
11. Colocarse los guantes estériles.
12. Localizar y fijar el pulso con los dedos índice y
medio.
13. Administrar el anestésico vía subcutánea, con la
jeringa de insulina procurando evitar la formación de un habón que impida la
palpación del pulso arterial.
14. Friccionar la zona para acelerar la absorción del
anestésico.
15. Volver a palpar la arteria y comprobar que la zona
infiltrada está anestesiada.
16. Realizar la punción con un ángulo de 45º respecto a
la muñeca y de 90º en las arterias humeral o femoral.
17. Extraer un mínimo 0,5 ml de sangre, lo recomendable
es 1 ml.
18. Retirar la aguja y presionar el lugar de punción
entre 3 y 5 minutos. Si es la arteria humeral o femoral, 15-20 minutos. Se
puede colocar la pinza de hemostasia.
19. Utilizar el cierre de seguridad para evitar pinchazos
accidentales y desechar la aguja en el contenedor de seguridad.
20. Extraer las posibles burbujas de aires, si existen y
tapar la jeringa herméticamente con el tapón.
21. Identificar la muestra y llevarla al laboratorio para
su análisis.
22. Si la muestra no se analiza en los quince minutos
siguientes a la extracción debe conservarse en frío.
Procesamiento
de la muestra
1.
Al extraer la
muestra de sangre arterial deberá agitarse para lograr una mezcla homogénea con
la heparina y evitar la formación de coágulos que pueden modificar los
resultados.
2.
El tiempo máximo
de retraso para analizar la muestra obtenida en jeringas de plástico es de 30
minutos con temperaturas ambientales de 22 oC. En caso que ocurran demoras
mayores, la sugerencia es almacenar en envases de cristal o utilizar
congelantes para su traslado.
3.
En el analizador
de gases arteriales , seleccionar la cantidad de muestra a procesar (se
requiere entre 95 y 200 μL para realizar un adecuado análisis).
4.
Previo a
introducir la muestra en el receptáculo para su análisis, deberá cerciorarse
que la jeringa se encuentre libre de burbujas.
5.
Abrir el
receptor de muestra del analizador y colocar la jeringa para que la sangre sea
aspirada. Retirar la jeringa en el momento que lo solicite el analizador y
cerrar el receptor. 6. Al finalizar el aspirado de la muestra, la jeringa
deberá depositarse en el contenedor resistente a punzocortantes
correspondiente.
6.
Anotar los datos
demográficos del paciente en cuestión, no olvidar la fracción inspirada de
oxígeno que en condiciones ambientales es de 0.21 (21%).
7.
Registro de la
temperatura corporal. Cada laboratorio debe contar con un lineamiento para
ajustar los resultados de la gasometría a la temperatura corporal del paciente.
Pueden existir errores en los resultados de la muestra durante el procesamiento
debido a la inclusión de un registro aleatorio de la temperatura. No hay datos
disponibles que cuantifiquen la diferencia entre la entrega y consumo de
oxígeno a temperaturas diferentes de 37 o C. No se recomienda llevar a cabo de
rutina ajustes por temperatura. Los escenarios donde puede tener utilidad son
todos los relacionados con proyectos de investigación.
8.
Imprimir el
informe verificando que los resultados sean consistentes. En caso contrario,
deberá aparecer un informe en la pantalla, habitualmente en color rojo, lo cual
es indicativo de un nuevo análisis.
Reporte
de gasometría
El
reporte básico debe incluir los siguientes componentes:
1.
Nombre completo
del paciente.
2.
Tipo de muestra
(sangre arterial o venosa) procesada.
3.
Fracción
inspirada de oxígeno con la que se procesó la muestra.
4.
Temperatura del
sujeto en el momento de la toma de la muestra.
5.
Sitio de
procedencia del paciente.
Interpretación
de la gasometría
1.
Primero evaluar
el estado ventilatorio: Comparar PaCO2 con la normal para la altura (31mmHg en
México, 40mmHg a nivel del mar) y clasifica como normoventilación,
hipoventilación o hiperventilación.
2.
Evaluar el
estado ácido-base: Ver pH y exceso de
base (BE) (o HCO3 - en el sistema norteamericano). Un cambio en el exceso de
base con relación al esperado a la altura (0 a nivel del mar, -4.85 a la altura
de la Ciudad de México) significa un trastorno metabólico primario, o bien una
compensación metabólica a un trastorno respiratorio. Si pH y HCO3- o BE cambian
en la misma dirección (bajan o suben ambos) es metabólico primario en general;
no obstante, si el cambio ocurre en dirección opuesta es compensación
metabólica a un trastorno respiratorio
3.
Ver límites de
compensación del trastorno ácido-base Observe si hay una compensación apropiada
al trastorno ácido-base, de lo contrario, estamos ante un trastorno del
equilibrio ácido-base mixto. En este sentido, las compensaciones esperables se
ven más claramente en un nomograma como el de Siggaard-Andersen, o mediante un
programa computacional. También se suelen utilizar fórmulas para estimarlas y
son más sencillas usando el exceso de base
4.
En enfermos
graves evalúa el anión-gap (brecha aniónica AG) e impacto de aniones ocultos
(si hay alteraciones de albúmina, Na+, Cl- y electrolitos. En la acidosis
metabólica, el anión gap puede identificar aniones ocultos (lactato,
acetoacetato y otros). Se espera un AG (Na+ - Cl- - HCO3 -) = 0.25*albúmina (en
g/L, que es 10 veces la unidad tradicional g/dL). Cuando la albúmina está muy
baja, o hay alteraciones importantes en los electrolitos (Na, Cl,
hiperfosfatemia) puede haber alteraciones ácido-base que no se detectan con el
BE y el pH (cambios en unos pueden compensar otros y salir normal el BE).
5.
Evalúa la oxigenación
a) Analiza la PaO2 (definir hipoxemia) Para analizar la PaO2 se pueden tomar
dos criterios:
o
Criterio
terapéutico: el objetivo es llevar la SaO2 > 90% y en hipoxemia crónica se
usa PaO2 menor a 55 mmHg o de 60 mmHg si hay Cor pulmonale, policitemia o
hipertensión pulmonar.
o
Mecanismo
probable de hipoxemia a través del gradiente alvéolo-arterial. Lo que se busca
es si el pulmón en cuestión intercambia gases (oxigena la sangre) de acuerdo
con lo esperado para la edad (cae con edad), o si bien tiene una deficiencia en
la oxigenación más allá de lo esperado por la edad y circunstancia.
AUTOR:
E.M. DAVID LEONEL GÓMEZ MENDOZA
FECHA:
07 DE NOVIEMBRE DEL 2018
REFERENCIAS
.
Gilabert
Leiva, G., y Valero Marco, A. (2017). USO DE LA ANESTESIA EN LA GASOMETRÍA
ARTERIAL [Ebook] (2ª ed., Pp. 4-8). Alicante España: Marco Antonio
Valero. Obtenido de
https://rua.ua.es/dspace/bitstream/10045/67209/1/USO_DE_LA_ANESTESIA_EN_LA_PUNCION_ARTERIAL_GILABERT_LEIVA_GEMA.pdf
Kaufman,
D. American Thoracic Society - Interpretación de los gases en sangre arterial
(ABG). Obtenido de http://www.thoracic.org/professionals/clinical-resources/critical-care/clinical-education/abgs.php
Marín
García, P. (2014). Gasometría Indolora [Ebook] (1ª ed., Pp.
1-4). Valladolid: Pedro Gabriel Martín Villamor. Obtenido de
http://uvadoc.uva.es/bitstream/10324/5103/6/TFG-H63
Cortés
Telles, A., Gochicoa Rangel, L., Pérez Padilla, R., y Torre Bouscoulet, L.
(2017). Gasometría arterial ambulatoria. Recomendaciones y
procedimiento. En Neumol Cir Torax (1ª ed., Pp.
44-49). Ciudad de México.





Comentarios
Publicar un comentario